Le strabisme touche environ 4 % de la population française, soit près de 2,5 millions de personnes. Ce défaut d’alignement des yeux, communément appelé « loucher », va bien au-delà d’une simple question esthétique. Sans prise en charge adaptée, il peut entraîner des conséquences importantes sur la vision, notamment chez l’enfant. Ce guide complet vous explique tout ce qu’il faut savoir sur le strabisme : ses causes, ses différentes formes, comment le détecter et surtout comment le traiter efficacement.
Table des matières
ToggleLe strabisme se définit comme un défaut de parallélisme des axes visuels des deux yeux. Concrètement, lorsqu’une personne regarde un objet, un œil fixe correctement la cible tandis que l’autre est dévié dans une direction différente. Cet œil dévié peut partir vers l’intérieur (vers le nez), vers l’extérieur (vers la tempe), vers le haut ou vers le bas.
Dans le langage courant, on dit que la personne « louche ». Mais derrière cette expression familière se cache un véritable trouble de la vision qui affecte la coordination entre les deux yeux et peut perturber gravement le développement visuel, particulièrement chez l’enfant.
Pour comprendre le strabisme, il faut d’abord comprendre comment fonctionne la vision binoculaire normale. Chez une personne sans strabisme, les deux yeux travaillent ensemble de manière coordonnée. Ils se focalisent simultanément sur le même point et transmettent chacun une image légèrement différente au cerveau. Ce dernier fusionne ces deux images en une seule perception tridimensionnelle, ce qui permet de percevoir le relief et d’évaluer les distances.
Les mouvements des yeux sont contrôlés par six muscles oculomoteurs par œil, eux-mêmes commandés par trois nerfs crâniens. Cette coordination complexe permet aux yeux de bouger ensemble de manière synchronisée.
Lorsqu’il existe un strabisme, cette coordination est perturbée. Les deux yeux ne regardent pas le même point au même moment. Le cerveau reçoit alors deux images différentes qu’il ne peut pas fusionner correctement.
Chez l’adulte, cette situation provoque généralement une vision double (diplopie), très invalidante au quotidien. Chez l’enfant, le cerveau s’adapte différemment : pour éviter la confusion, il « éteint » progressivement l’image de l’œil dévié. Cette adaptation, appelée neutralisation, évite la vision double mais entraîne une conséquence grave : l’œil ignoré ne se développe pas normalement et perd progressivement en acuité visuelle. C’est l’amblyopie, ou « œil paresseux ».
Le strabisme n’est pas une pathologie unique mais regroupe plusieurs formes distinctes, classées selon différents critères.
Le strabisme convergent (ésotropie) est la forme la plus fréquente, représentant environ 90 % des strabismes chez l’enfant. L’œil dévié est tourné vers l’intérieur, en direction du nez. C’est l’image classique de l’enfant qui « louche ». Ce type de strabisme est souvent lié à un défaut visuel, notamment l’hypermétropie.
Le strabisme divergent (exotropie) se caractérise par un œil qui dévie vers l’extérieur, en direction de la tempe. Moins fréquent que le strabisme convergent, il apparaît souvent plus tardivement, généralement entre 6 et 10 ans. Contrairement au strabisme convergent, il n’est pas directement lié aux défauts de réfraction.
Le strabisme vertical concerne les déviations vers le haut (hypertropie) ou vers le bas (hypotropie). Plus rare, il peut s’associer à un strabisme horizontal et traduit souvent une atteinte spécifique des muscles ou des nerfs oculomoteurs.
Le strabisme permanent (tropie) est présent en permanence, quelle que soit la situation. L’œil dévie constamment, ce qui est généralement visible à l’œil nu.
Le strabisme intermittent (phorie-tropie) n’apparaît que dans certaines circonstances, notamment en cas de fatigue, de stress, de maladie ou lors de la fixation de près ou de loin. Entre ces épisodes, les yeux peuvent apparaître parfaitement alignés.
Le strabisme latent (hétérophorie) est très fréquent puisqu’il concernerait environ 70 % de la population. Il ne se manifeste que lorsque la vision binoculaire est interrompue (par exemple en cachant un œil) et ne provoque généralement pas de symptômes, sauf en cas de fatigue importante.
Le strabisme accommodatif est une forme de strabisme convergent directement liée à l’effort d’accommodation de l’œil. L’accommodation est le mécanisme qui permet de voir net à toutes les distances. Chez les enfants hypermétropes, cet effort excessif déclenche une convergence anormale des yeux. Le port de lunettes adaptées peut faire disparaître complètement ce type de strabisme.
Le strabisme paralytique résulte d’une atteinte d’un ou plusieurs nerfs commandant les muscles oculomoteurs. Il se caractérise par une limitation des mouvements de l’œil atteint et provoque souvent une vision double. Son apparition brutale chez l’adulte nécessite un bilan neurologique urgent.
Le micro-strabisme présente un angle de déviation si faible qu’il n’est pas visible à l’œil nu. Malgré son caractère discret, il entraîne les mêmes conséquences sur la vision binoculaire qu’un strabisme plus important.
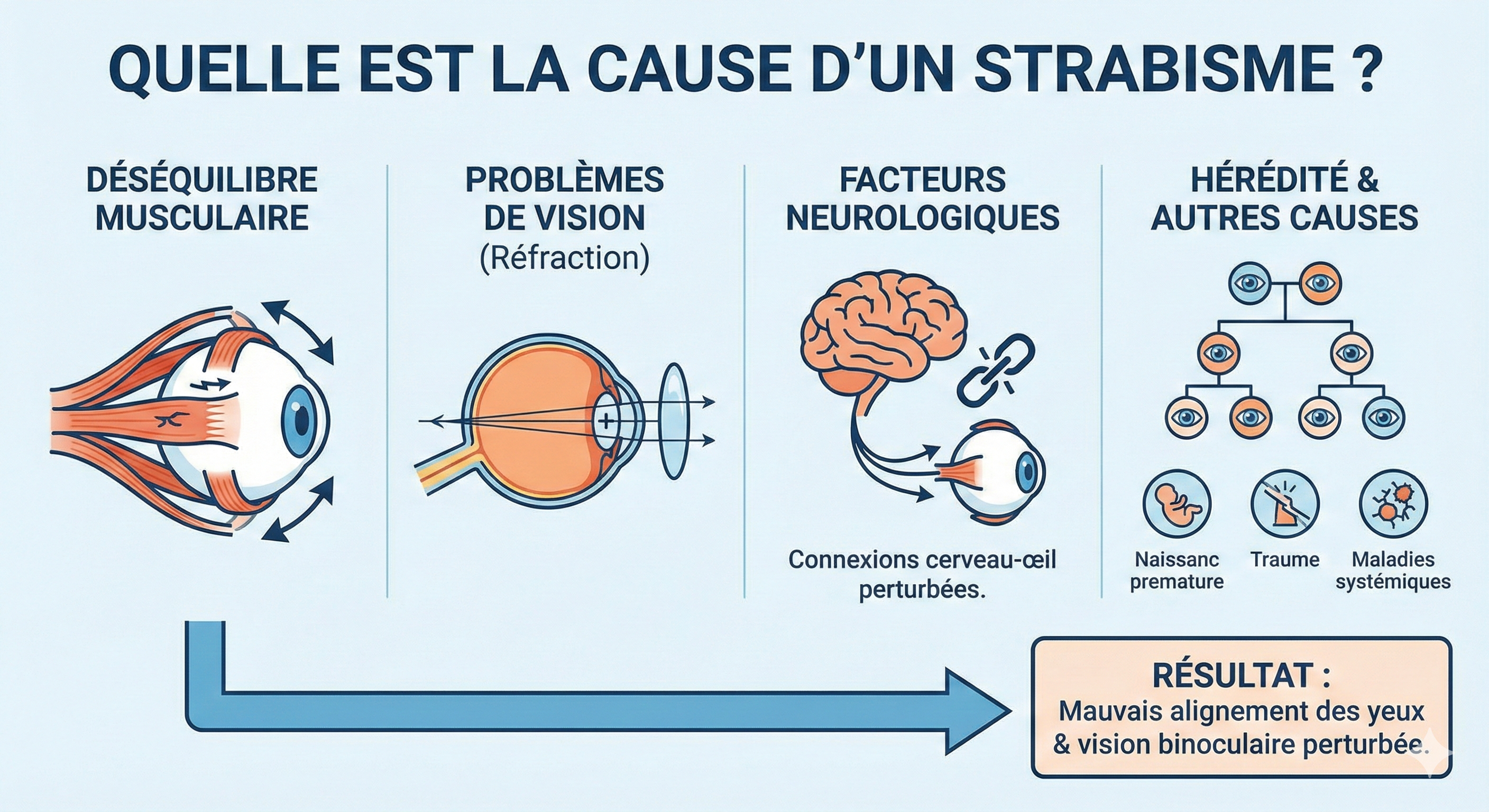
Les causes du strabisme sont multiples et souvent intriquées. Comprendre l’origine du trouble est essentiel pour adapter le traitement.
Les défauts de réfraction, c’est-à-dire les anomalies de focalisation de l’œil, constituent la cause la plus fréquente de strabisme chez l’enfant.
L’hypermétropie est particulièrement impliquée dans le strabisme convergent. Un enfant hypermétrope doit fournir un effort d’accommodation important pour voir net. Or, l’accommodation est naturellement couplée à la convergence des yeux. Lorsque l’hypermétropie est importante (supérieure à 2 dioptries), cet effort excessif peut déclencher un strabisme convergent.
L’anisométropie, c’est-à-dire une différence de réfraction importante entre les deux yeux, peut également provoquer un strabisme. L’œil le plus atteint, qui travaille moins bien, peut progressivement dévier.
Un déséquilibre de force entre les muscles oculomoteurs peut entraîner un strabisme. Ces muscles, au nombre de six par œil, fonctionnent par paires antagonistes. Si l’un d’eux est trop fort ou trop faible par rapport à son antagoniste, l’équilibre est rompu et l’œil dévie.
Des anomalies anatomiques de l’orbite ou des muscles peuvent également être en cause, notamment dans certaines malformations congénitales.
Les nerfs crâniens III (nerf oculomoteur commun), IV (nerf trochléaire) et VI (nerf abducens) commandent les muscles oculomoteurs. Toute atteinte de ces nerfs peut provoquer un strabisme, souvent accompagné d’une limitation des mouvements oculaires.
Ces atteintes peuvent résulter d’un traumatisme crânien, d’un accident vasculaire cérébral, d’une tumeur cérébrale, d’une inflammation ou d’autres pathologies neurologiques. Un strabisme d’apparition brutale chez l’adulte doit toujours faire rechercher une cause neurologique.
Il existe une prédisposition familiale au strabisme. Si l’un des parents est atteint, le risque pour l’enfant est plus élevé. Cette composante héréditaire justifie une surveillance ophtalmologique précoce des enfants dont un parent présente un strabisme.
Certaines maladies de l’œil peuvent provoquer un strabisme en altérant la vision d’un œil :
Ces causes, bien que plus rares, sont importantes à rechercher car elles nécessitent un traitement spécifique.
Certaines situations augmentent le risque de développer un strabisme :
Le strabisme du bébé est une préoccupation fréquente des parents. Il est important de savoir distinguer ce qui est normal de ce qui doit alerter.
Durant les premiers mois de vie, le système visuel est encore immature. La coordination entre les deux yeux n’est pas encore parfaitement établie. Il est donc normal qu’un nourrisson de moins de 3 mois présente occasionnellement un léger strabisme intermittent.
Ce strabisme physiologique doit disparaître progressivement. À 3-4 mois, les yeux du bébé devraient être bien alignés la plupart du temps. La vision binoculaire se met normalement en place entre 3 et 6 mois.
Certaines situations doivent motiver une consultation ophtalmologique rapide :
Certains bébés semblent loucher alors que leurs yeux sont parfaitement alignés. Cette impression de strabisme, appelée épicanthus, est due à la forme de leurs paupières et à la largeur de la racine du nez. Le repli de peau au coin interne de l’œil masque une partie du blanc de l’œil, donnant l’illusion d’un strabisme convergent.
Pour différencier un vrai strabisme d’un pseudo-strabisme, on peut observer les reflets lumineux dans les pupilles. Si ces reflets sont symétriques (au centre des deux pupilles), il n’y a pas de strabisme. Si un reflet est décentré, un vrai strabisme est probable.
Le dépistage précoce du strabisme est crucial car les conséquences sur la vision sont d’autant plus graves que le strabisme apparaît tôt. Avant 6 mois, la vision binoculaire n’est pas encore établie : un strabisme à cet âge empêchera son développement normal, et cette perte sera définitive.
De plus, l’amblyopie (œil paresseux) qui accompagne souvent le strabisme ne peut être corrigée que si elle est traitée tôt. Après 6-7 ans, la plasticité cérébrale diminue et les séquelles deviennent irréversibles. C’est pourquoi un examen ophtalmologique est recommandé vers l’âge de 1 an, et plus tôt en cas d’antécédents familiaux ou de facteurs de risque.
Le strabisme peut être évident ou très discret. Voici comment le repérer.
Le signe le plus évident est bien sûr le défaut d’alignement des yeux : un œil semble regarder dans une direction différente de l’autre. Ce défaut peut être permanent ou n’apparaître que par moments.
La technique du reflet cornéen permet de détecter un strabisme : en présentant une petite lumière face au visage de la personne, on observe le reflet lumineux sur chaque cornée. Normalement, ces reflets sont symétriques, situés au centre des deux pupilles. Si un reflet est décentré, un strabisme est présent. Cette technique est particulièrement utile pour les photos : un reflet asymétrique sur une photo de face peut révéler un strabisme.
Chez l’adulte, un strabisme d’apparition récente provoque généralement une vision double (diplopie). Cette vision double peut être permanente ou apparaître dans certaines directions du regard. Elle est très gênante et peut empêcher la lecture, la conduite ou les activités quotidiennes.
D’autres symptômes peuvent accompagner le strabisme : fatigue visuelle, maux de tête, difficultés de concentration, sensation d’inconfort visuel.
Chez l’enfant, les symptômes sont souvent plus discrets car le cerveau s’adapte en supprimant l’image de l’œil dévié. L’enfant ne se plaint généralement pas de voir double. Les signes à surveiller sont :
Seul un examen professionnel permet de confirmer le diagnostic et de caractériser précisément le strabisme. Ce bilan comprend :
L’examen ophtalmologique vérifie l’acuité visuelle de chaque œil, recherche un défaut de réfraction (après dilatation de la pupille chez l’enfant), examine le fond d’œil pour éliminer une cause organique, et évalue la mobilité oculaire.
Le bilan orthoptique, réalisé par un orthoptiste, analyse en détail le strabisme : type de déviation, angle, caractère permanent ou intermittent, état de la vision binoculaire, présence d’une amblyopie. Cet examen est essentiel pour orienter le traitement.
La vision des personnes strabiques diffère selon leur âge et l’ancienneté du trouble.
Lorsqu’un strabisme apparaît brutalement chez un adulte dont la vision était normale, le cerveau reçoit deux images différentes qu’il ne peut pas fusionner. Le patient voit alors double : il perçoit deux images d’un même objet, décalées horizontalement, verticalement ou en oblique selon le type de strabisme.
Cette diplopie est très invalidante. Elle perturbe l’équilibre, rend la lecture difficile, empêche la conduite et complique toutes les activités quotidiennes. Les patients compensent souvent en fermant un œil ou en adoptant une position particulière de la tête.
Chez l’enfant, le cerveau met en place un mécanisme d’adaptation appelé neutralisation : il « ignore » l’image provenant de l’œil dévié pour ne garder que celle de l’œil fixateur. L’enfant ne voit donc pas double, mais il perd la vision binoculaire.
Cette adaptation a un prix : l’œil neutralisé ne travaille plus, et sa vision ne se développe pas normalement. C’est l’amblyopie : l’acuité visuelle de cet œil reste basse, même avec la meilleure correction optique. Si le strabisme persiste et que l’amblyopie n’est pas traitée, cette perte de vision peut devenir définitive.
La vision stéréoscopique (vision du relief, perception des distances) nécessite que les deux yeux travaillent ensemble de manière coordonnée. En cas de strabisme, cette vision binoculaire est altérée ou absente.
Les conséquences pratiques peuvent être importantes : difficultés pour apprécier les distances, maladresse dans les gestes fins, handicap dans certains sports (sports de balle notamment), difficultés de stationnement en voiture. Cependant, de nombreuses personnes strabiques compensent cette absence de relief par d’autres indices visuels (taille relative des objets, perspective, ombres) et mènent une vie tout à fait normale.
Au-delà des troubles visuels, le strabisme a souvent un retentissement psychologique important. Le regard étant central dans la communication sociale, un strabisme visible peut engendrer une gêne dans les relations, une baisse de l’estime de soi, voire des moqueries, particulièrement chez l’enfant.
Des études ont montré que 85 % des adultes strabiques rapportent des difficultés au travail, à l’école ou dans le sport à cause de leur strabisme, et 70 % évoquent un impact négatif sur leur estime de soi.
La prise en charge du strabisme est globale et progressive. Elle combine plusieurs approches complémentaires selon les cas.
La première étape du traitement est la prescription de lunettes adaptées. Chez l’enfant, cet examen de réfraction se fait obligatoirement après instillation de gouttes qui dilatent la pupille et paralysent l’accommodation (cycloplégie). Cela permet de mesurer le défaut visuel réel, sans que l’enfant ne compense.
Dans le strabisme accommodatif, le port permanent de la correction optique peut suffire à faire disparaître complètement le strabisme. C’est pourquoi il est essentiel que l’enfant porte ses lunettes en permanence, pas seulement à l’école.
Même si les lunettes ne suppriment pas totalement le strabisme, elles restent indispensables pour assurer la meilleure vision possible et préparer un éventuel traitement chirurgical.
L’amblyopie (œil paresseux) est la complication majeure du strabisme chez l’enfant. Son traitement est prioritaire car, non traitée, elle devient irréversible après 6-7 ans.
Le principe est simple : on cache l’œil qui voit bien pour forcer l’œil amblyope à travailler. Ce traitement par occlusion (cache-œil ou pansement occlusif) doit être suivi rigoureusement selon les prescriptions du médecin. La durée d’occlusion quotidienne varie selon la gravité de l’amblyopie et l’âge de l’enfant.
Le traitement est d’autant plus efficace qu’il est commencé tôt : 90 % de guérison avant 2 ans, contre des résultats médiocres après 6 ans. La collaboration des parents est fondamentale pour faire accepter le cache à l’enfant.
Des collyres d’atropine peuvent parfois remplacer le cache-œil. En dilatant la pupille de l’œil sain, ils brouillent sa vision et obligent l’œil amblyope à travailler.
L’orthoptiste joue un rôle central dans la prise en charge du strabisme. La rééducation orthoptique vise à :
La rééducation est particulièrement utile dans les strabismes intermittents et les strabismes divergents, où elle peut parfois permettre un meilleur contrôle de la déviation.
Les verres à prismes sont des verres optiques spéciaux qui dévient les rayons lumineux. Ils permettent de compenser la déviation oculaire et de supprimer la vision double sans agir sur les muscles.
Les prismes sont utilisés :
Ils peuvent être collés temporairement sur les lunettes (prismes press-on) ou incorporés définitivement dans les verres.
La toxine botulique, connue du grand public pour ses applications esthétiques, est utilisée en ophtalmologie depuis les années 1980 pour traiter certains strabismes.
Injectée dans un muscle oculomoteur, elle provoque sa paralysie temporaire pendant 3 à 4 mois. Pendant cette période, le muscle antagoniste peut se renforcer et l’équilibre entre les deux muscles peut se rééquilibrer.
Cette technique est particulièrement intéressante chez le nourrisson de moins de 2 ans (où la chirurgie classique est déconseillée), et dans les paralysies oculomotrices récentes de l’adulte. L’injection se fait sous anesthésie locale chez l’adulte, sous anesthésie générale légère chez l’enfant.
La chirurgie du strabisme est envisagée lorsque les traitements médicaux ne suffisent pas à corriger la déviation.
L’intervention chirurgicale est indiquée dans plusieurs situations :
Chez l’enfant, la chirurgie est généralement pratiquée entre 2 et 6 ans, une fois l’amblyopie traitée et le strabisme stabilisé. Il est souvent préférable d’opérer avant l’entrée à l’école primaire pour des raisons psychologiques et sociales.
Chez l’adulte, l’opération est possible à tout âge, même tardivement, et même si des interventions ont déjà été réalisées. Il n’y a pas de limite d’âge.
La chirurgie du strabisme est une intervention relativement courte, pratiquée en ambulatoire (entrée et sortie le même jour).
Elle se déroule sous anesthésie générale chez l’enfant et souvent chez l’adulte, parfois sous anesthésie locale chez l’adulte coopérant.
Le chirurgien n’opère pas à l’intérieur de l’œil mais sur les muscles situés autour du globe. Il incise la conjonctive (la membrane transparente qui recouvre le blanc de l’œil) pour accéder aux muscles oculomoteurs.
Deux types de gestes sont possibles :
Le chirurgien peut intervenir sur un ou plusieurs muscles, sur un œil ou les deux, selon le type de strabisme. L’intervention dure en moyenne 30 à 45 minutes.
Les points de suture sont réalisés avec des fils résorbables qui disparaissent spontanément en quelques semaines.
Après l’intervention, l’œil est rouge et irrité pendant quelques jours à quelques semaines. Des larmoiements, une sensation de corps étranger et une légère douleur sont normaux.
Un traitement par collyres antibiotiques et anti-inflammatoires est prescrit pendant 2 à 3 semaines.
Il est recommandé d’éviter la piscine et les baignades pendant un mois, le temps de la cicatrisation. Une éviction scolaire ou un arrêt de travail d’environ une semaine est généralement conseillé.
Le résultat définitif s’apprécie lors d’une consultation de contrôle 4 à 6 semaines après l’intervention.
La chirurgie du strabisme permet d’obtenir un bon alignement des yeux dans la grande majorité des cas. Cependant, il est important de comprendre certains points :
Les bénéfices sont à la fois esthétiques (yeux droits) et fonctionnels (amélioration du champ visuel, suppression de la vision double, correction d’un torticolis).
La chirurgie du strabisme est une intervention sûre, pratiquée à l’extérieur de l’œil. Les complications graves sont exceptionnelles :
Le risque principal reste la persistance d’un strabisme résiduel ou une récidive nécessitant une ré-intervention.
C’est une question fréquente des patients et des parents. La réponse est nuancée.
Avec une prise en charge précoce et bien conduite, les résultats sont généralement excellents :
Cependant, il est important de comprendre que :
Un strabisme de l’adulte peut avoir deux origines : soit c’est un strabisme de l’enfance qui persiste ou récidive, soit c’est un strabisme d’apparition récente (souvent paralytique).
Dans le premier cas, la chirurgie peut améliorer considérablement l’alignement des yeux et le confort visuel, même tardivement. Cependant, si la vision binoculaire n’a jamais été acquise dans l’enfance, elle ne pourra pas être récupérée.
Dans le second cas (strabisme paralytique récent), l’évolution dépend de la cause. Certaines paralysies récupèrent spontanément, d’autres nécessitent un traitement de la cause (diabète, AVC…) puis éventuellement une chirurgie.
Quelle que soit l’évolution, un suivi régulier est indispensable. Le strabisme peut se modifier avec le temps : aggravation, récidive après chirurgie, décompensation d’un strabisme latent… Des ajustements thérapeutiques sont souvent nécessaires au cours de la vie.
La prise en charge du strabisme suit une logique progressive et personnalisée.
Un bilan ophtalmologique et orthoptique complet permet de :
La prescription de lunettes adaptées est systématique. Chez l’enfant, l’examen se fait après cycloplégie. Le port permanent des lunettes est indispensable.
Si une amblyopie est présente, son traitement par occlusion est prioritaire. Plus il est précoce, meilleurs sont les résultats.
Des séances d’orthoptie peuvent être proposées pour améliorer la coordination binoculaire et préparer une éventuelle chirurgie.
Lorsque le strabisme persiste malgré les traitements médicaux, une intervention chirurgicale peut être envisagée pour réaligner les yeux.
Une surveillance régulière est nécessaire toute la vie pour dépister une récidive ou une évolution du strabisme.
Si vous ou votre enfant présentez un strabisme, ou si vous avez le moindre doute sur l’alignement des yeux de votre bébé, n’attendez pas pour consulter. Un dépistage précoce peut faire toute la différence.
Le réseau Relais Vision vous accompagne dans votre parcours de soins visuels. Nos orthoptistes, en collaboration étroite avec des ophtalmologistes référents, réalisent des bilans visuels complets et assurent un suivi de qualité.
Présents dans plus de 40 départements, souvent dans des zones où l’accès aux soins ophtalmologiques est difficile, nous vous permettons de bénéficier rapidement d’une prise en charge adaptée. Si une anomalie est détectée lors du bilan, vous serez orienté vers l’ophtalmologiste partenaire pour une consultation spécialisée dans les meilleurs délais.
N’attendez pas qu’il soit trop tard : avant 6 ans, presque tout est récupérable. Après, les séquelles peuvent être définitives.
Vous souhaitez faire contrôler la vue de votre enfant ou consulter pour un problème de strabisme ? Trouvez le cabinet Relais Vision le plus proche de chez vous sur relais-vision.fr et prenez rendez-vous en ligne.
Le strabisme est-il héréditaire ? Il existe une prédisposition familiale. Si un parent est atteint, le risque pour l’enfant est plus élevé, ce qui justifie une surveillance précoce.
Peut-on prévenir le strabisme ? On ne peut pas prévenir l’apparition d’un strabisme, mais on peut en limiter les conséquences grâce à un dépistage et une prise en charge précoces.
Le strabisme peut-il apparaître à l’âge adulte ? Oui, un strabisme peut apparaître à tout âge. Chez l’adulte, il peut révéler une pathologie neurologique et nécessite un bilan médical complet.
Les écrans peuvent-ils provoquer un strabisme ? Les écrans ne provoquent pas directement de strabisme, mais la fatigue visuelle liée à leur utilisation excessive peut décompenser un strabisme latent préexistant.
Mon bébé louche parfois, est-ce grave ? Un strabisme intermittent avant 3-4 mois est normal. Au-delà, ou si le strabisme est permanent, une consultation s’impose.
Il n’y a pas d’entrée similaire.